Методы терапии и купирования симптома
Своевременно и правильно установленный диагноз практически гарантирует предотвращение осложнений. В процессе лечения требуется решить две задачи: купировать симптом и устранить причину его возникновения. Для этого применяется терапия лекарственными средствами и хирургическое вмешательство. Дополнительно допускается применять рецепты народной медицины в качестве вспомогательного воздействия.
Возможно назначение комбинированного лечения (радикальное и консервативное воздействие). Восстановительный период также требует приема профилактических лекарственных средств и применения диеты. К лечению прилагается схема посещения врача для наблюдения.
Лечение с применением медикаментов
Применять лекарственные средства необходимо комплексно. Это правило распространяется при любой причине появления проблемы. Для терапии назначаются группы медикаментов, представленных в таблице.
| Тип лекарственного средства | Список препаратов | Назначение |
| Улучшающие моторику пищеварительной системы | Мотилиум, Метоклопромид | Помогают восстановить нормальные процессы пищеварения и опорожнения желудка |
| Таблетки-гастропротекторы | Ульгастран | Предотвращают повреждения стенок желудка и пищевода, уменьшая вероятность появления осложнений |
| Регуляторы кислотности пищеварительных соков | Фосфалюгель, Альмогель, Маалокс | Предотвращают и устраняют изжогу, предупреждают раздражение стенок органов ЖКТ и слизистой горла |
| Адсорбенты | Лактофильтрум, Смекта | Помогают эвакуировать печеночную жидкость, предотвращая ее негативное воздействие на органы ЖКТ |
| Ингибиторы протонной помпы | Нексиум, Лансопразол, Рабепразол | Предотвращают повышенную кислотность за счет сокращения выработки соляной кислоты |
Дополнительно назначается препарат Урсосан или Урсофальк на основе урсодезоксихолевой кислоты. При применении этих лекарств пищеварительные жидкости принимают нейтральную форму, что предотвращает непосредственный заброс. Курс консервативного лечения зависит от интенсивности поражения и причин его появления. Обычно терапевтический период составляет не более двух месяцев.
Радикальные терапевтические методы
Хирургическое вмешательство требуется при хроническом воспалении двенадцатиперстной кишки, неактивности сфинктера или росте опухолей в брюшной полости. Для лечения применяют два метода:
- Лапароскопия. Удаление опухолей производится путем создания в брюшной полости небольших проколов.
- Лапаротомия. Для проведения вмешательства делается поперечный или продольный разрез.
Методы подбираются в индивидуальном порядке. После вмешательства пациент проходит реабилитационный период, при котором требуется пить профилактические лекарства и систематически посещать врача. При этом полагается щадящая диета.
Специалисты данного направления 25 врачей
Ведущие врачи 9 врачей
+16 врачей
Остальные врачи 16 врачей
Богушевич Ирина Геннадьевна
Онколог, мамммолог, детский хирург
Стаж работы: 9 лет Выборгское шоссе, 17
м. Проспект Просвещения
Записаться на приём
Гриневич Владимир Станиславович
Хирург, онколог, маммолог, колопроктолог
Стаж работы: 26 лет Выборгское шоссе, 17
м. Проспект Просвещения
Записаться на приём
Карапетян Завен Суренович
Колопроктолог, хирург
Стаж работы: 14 лет Маршала Захарова, 20
м. Ленинский пр-т
Записаться на приём
Клюев Андрей Николаевич
Оперирующий проктолог
Стаж работы: 15 лет Малая Балканская, 23
м. Купчино
Записаться на приём
Кокорина Мария Владимировна
Хирург, маммолог
Стаж работы: 13 лет Дунайский, 47
м. Дунайская Малая Балканская, 23
м. Купчино
Записаться на приём
Некрасов Роман Александрович
Хирург
Стаж работы: 7 лет Ударников, 19
м. Ладожская Маршала Захарова, 20
м. Ленинский пр-т
Записаться на приём
Огородников Виталий Викторович
Хирург
Стаж работы: 18 лет Выборгское шоссе, 17
м. Проспект Просвещения
Записаться на приём
Осокин Антон Владимирович
Врач-хирург/онколог (маммолог), врач-колопроктолог
Стаж работы: 18 лет Дунайский, 47
м. Дунайская Малая Балканская, 23
м. Купчино
Записаться на приём
Перминова Алина Андреевна
Хирург, онколог
Стаж работы: 7 лет Маршала Захарова, 20
м. Ленинский пр-т
Записаться на приём
Петрова Виталина Васильевна
Оперирующий проктолог
Стаж работы: 11 лет Выборгское шоссе, 17
м. Проспект Просвещения
Записаться на приём
Петрушина Марина Борисовна
Хирург, проктолог
Стаж работы: 41 год Ударников, 19
м. Ладожская
Записаться на приём
Салимов Вахоб Валиевич
Хирург, онколог
Стаж работы: 12 лет Дунайский, 47
м. Дунайская Малая Балканская, 23
м. Купчино
Записаться на приём
Устинов Павел Николаевич
Детский хирург
Стаж работы: 15 лет Дунайский, 47
м. Дунайская Малая Балканская, 23
м. Купчино
Записаться на приём
Фоменко Николай Александрович
Хирург, проктолог, онколог
Стаж работы: 14 лет Маршала Захарова, 20
м. Ленинский пр-т
Записаться на приём
Хохлов Сергей Викторович
Хирург, онколог, колопроктолог
Стаж работы: 27 лет Ударников, 19
м. Ладожская Выборгское шоссе, 17
м. Проспект Просвещения
Записаться на приём
Ялда Ксения Давидовна
Колопроктолог
Стаж работы: 10 лет Малая Балканская, 23
м. Купчино
Записаться на приём
Скрыть список
3.Виды желтухи и пути заражения
Виды желтухи
Результатом диагностики всегда становится выявление причин симптома и идентификация типа желтухи:
Надпечёночная желтуха. Этот вид нарушений в организме проявляется желтухой вследствие болезней крови (гемолитические анемии), отравлений ядами, сепсисе, инфаркте лёгкого, переливаниях несовместимой крови. Его характерный признак – очень тёмный кал.
Печёночная (паренхиматозная) желтуха является следствием нарушений в работе печени. Затрудняется переработка билирубина. Чаще всего при поражениях печени диагностируется печёночно-клеточная желтуха. Это признак сопровождает гепатиты, рак печени, цирроз. Моча становится тёмной, а кал обесцвечивается.
Подпечёночная (обтурационная) желтуха. Этот вид желтухи обусловлен нарушением вывода желчи из организма. Обычно для клинической картины характерно постепенное нарастание желтушности, иногда она периодически появляется и пропадает. Причиной сдавливания и непроходимости желчевыводящих путей могут бить опухоли, паразиты, камни, воспалительные процессы, кисты.
Отдельно нужно отметить детскую желтуху. Она несколько отличается от таковой во взрослом состоянии. Желтуха новорожденных обусловлена незрелостью билирубинового обмена, слабой активностью фермента глюкуронилтрансферазы, усиленным разрушением эритроцитов под влиянием антител матери. Обычно эти состояния проходят у новорожденных в течение месяца. Однако нужно помнить, что билирубин токсичен для головного мозга. Если не наблюдается общая положительная динамика и снижение желтушности кожи, нужна медицинская помощь. Новорожденного обследуют и принимают меры для вывода билирубина из крови.
Пути заражения
Одна из самых частых причин желтухи у взрослых – гепатит А. Это инфекционное заболевание, передающееся при бытовых контактах. Вирус гепатита довольно устойчив и живёт в водной среде до трёх месяцев. Заражение может произойти при контакте с больным человеком, использовании его посуды, при поцелуе. Дети чаще всего заражаются из-за несоблюдения правил гигиены: (не вымытые перед едой руки, грязные фрукты, поднятая с пола еда).
Гепатиты В и С передаются только через кровь или половым путём.
Заболевания, связанные с механической непроходимостью желчевыводящих путей, разрушением эритроцитов, попаданием в организм ядов, не заразны.
Когда и как часто возникает привкус горечи?
От того когда появляется горечь во рту можно предположить, чем вызван этот симптом:
- При физической нагрузке — если она также сопровождается тяжестью в правом боку, может быть звоночком заболеваний печени.
- Утром — причина скорее всего кроется в проблемах с печенью и желчным пузырем.
- Только после употребления слишком тяжелой, жирной пищи, после переедания — заболевания желчного пузыря, желчных протоков, печени.
- Горечь появляется после любого приема пищи — заболевания желудка, двенадцатиперстной кишки, желчного пузыря, некоторые патологии печени.
- Кратковременная горечь во рту — во время стрессовой ситуации или использования лекарственных средств, оказывающих влияние на печень и ЖКТ.
- Постоянная горечь во рту — возможной причиной является онкологическое заболевание желудочно-кишечного тракта, желчнокаменная болезнь, холецистит, эндокринные или психические заболевания.

Какого цвета желчь
В норме субстанция имеет жёлтую, зеленоватую или коричневую окраску. При наличии патологии этот показатель может изменяться. Оттенок жидкости при разных заболеваниях отражён в таблице:
| Колер | Возможное нарушение работы ЖКТ |
| Красный | Примесь крови из распадающейся опухоли, язвы или другого поражения желчевыводящих путей, кишечника |
| Очень тёмный | Застойные явления |
| Слабая окраска, белая жёлчь | Атрофия слизистой оболочки пузыря |
| Тёмно-жёлтый | Гемолитическая желтуха |
| Выраженный зелёный | Воспаление желчевыводящих путей. |
Разумеется, цвет пищеварительных субстратов не даёт оснований для постановки окончательного диагноза. Его оттенок позволяет лишь предположить то или иное состояние. Определение болезни производится после лабораторного и инструментального обследования.
Когда начинать следить за холестерином?
Для профилактики не бывает слишком рано. Лучше привыкать следить за своим здоровьем с молодого возраста, тогда оно преподнесёт вам меньше неприятных сюрпризов
Особенно важно уделять внимание своему здоровью после 40 лет, это актуально как для мужчин, так и для женщин. У мужчин ишемическая болезнь сердца может начать развиваться раньше, чем у женщин. Это объясняется гормональным фоном
У женщин детородного возраста в организме больше “хорошего” холестерина, в то время как у мужчин перевес может склоняться в сторону “плохого”. После наступления менопаузы уровень “плохого” холестерина у женщин также может начать расти вместе с уровнем триглицеридов
Это объясняется гормональным фоном. У женщин детородного возраста в организме больше “хорошего” холестерина, в то время как у мужчин перевес может склоняться в сторону “плохого”. После наступления менопаузы уровень “плохого” холестерина у женщин также может начать расти вместе с уровнем триглицеридов.
Если раньше считалось, что от атеросклероза страдают преимущественно люди зрелого и пожилого возраста, то сейчас болезнь диагностируют у более молодых пациентов, поэтому разумно будет начать контролировать уровень холестерина в 30-35 лет. Если анализ покажет, что всё в норме, повторную проверку можно проводить через 3-4 года, если же уровень холестерина повышен или наблюдается генетическая предрасположенность к развитию заболеваний сердца и сосудов, то проверять уровень холестерина стоит чаще.
Страдают ли дети от повышенного холестерина?
Уровень холестерина у детей, как правило, не поднимается выше нормы, однако они тоже могут попасть в группу риска, если в их семье обнаружена наследственная гиперхолестеринемия. В этом случае ребёнка поставят на учёт у педиатра-кардиолога с раннего возраста. Контрольный анализ уровня холестерина стоит сделать в возрасте двух лет, а затем периодически повторять.
Запор
Как понять, что у новорожденного запор
В течение первого месяца жизни малыш способен опорожнять кишечник после каждого кормления. Однако уже к 4-му месяцу частота стула снижается до 2 – 4 раз в сутки. При этом «грудничок» пачкает подгузники чаще, чем «искусственник», так как материнское молоко усваивается быстрее. Случается, однако, и так, что малыш, находящийся на грудном вскармливании, испражняется через день, а то и реже. Если при этом его стул мягкий и ничего не тревожит малыша, то причин для беспокойства нет. Это значит, что молоко хорошо усваивается его организмом.

Симптомы:
- Ребенок много капризничает, плачет;
- Малыш часто тужится, но «результат» нулевой;
- Любая попытка опорожнить кишечник сопровождается криком;
- Кал твердый, либо имеет вид горошка, либо первая его порция похожа на «пробку», а за ней следует кашицеобразная масса.
Причины запора у грудничка
- При грудном вскармливании запоры может вызвать пристрастие мамы к белковой пище (творог, мясо), к мучным изделиям (белый хлеб, выпечка), к кофе или чаю;
- При искусственном вскармливании — неправильный выбор или неправильное приготовление смеси.
Как помочь малышу:
- Маме следует свести к минимуму потребление перечисленных выше продуктов (кроме мяса, которое необходимо съедать в количестве не меньше 100 г в сутки);
- Есть больше продуктов с клетчаткой (овощи и зелень);
- Делать массаж животика;
- Если причина в смеси — согласовать новую с педиатром;
- Изредка ребенку можно ставить клизму. А вот слабительное — даже в минимальных дозах — давать младенцам нельзя! В любом случае, если состояние малыша вызывает у вас беспокойство, следует проконсультироваться с врачом.
Когда следует беспокоиться:
- Уменьшается количество мокрых подгузников;
- Уменьшается вес ребенка.
Все это говорит о том, что малыш не получает питания в достаточном количестве.
Причины
Подобное пигментное пятно приобретается в процессе жизни, у новорожденных практически не встречается. В небольшом участке кожи и расположенной ниже дермы синтезируется слишком много пигмента, и повлиять на этот процесс достаточно сложно. Окончательные и точные причины не установлены, «виновниками» считают нарушения обмена веществ и сбои эндокринной системы. У женщин пигментные пятна образуются в разы чаще, чем у мужчин. Это связывают с колебаниями уровня женских гормонов во время менструального цикла и особенно беременности. Известно, что провоцируют образование хлоазмы такие факторы:
- беременность, климакс;
- воспалительные болезни женских половых органов;
- хронические заболевания печени, особенно вирусный гепатит и цирроз;
- длительное использование таблетированных противозачаточных средств;
- чрезмерное пребывание на открытом солнце;
- увлечение искусственным загаром, особенно в соляриях устаревшего образца;
- хронические инфекции, в первую очередь туберкулез.
До сих пор точно неизвестно, почему пигмент вырабатывается именно на ограниченном участке, а не на всей поверхности кожи. Замечено, что содержание пигмента иногда уменьшается после родов. Стойкие пятна образуются при хроническом воспалении яичников и длительном нарушении их функции. Практически невозможно предугадать, как отреагирует организм на то или иное расстройство метаболизма.
Жидкий стул, но не понос
Причины повышенной жидкости стула:
- Непереносимость некоторых продуктов. Жидкий стул может сигнализировать о повышенной чувствительности к некоторым пищевым ингредиентам. В этих случаях пища раздражает пищеварительную систему, которая в ответ производит больше слизи, что приводит к потере консистенции стула. Непереносимые пищевые ингредиенты можно распознать по методу исключения. Продукты, по одному нужно отложить на неделю, отслеживая будет ли в это время стул ближе к нормальному. Помочь с гиперчувствительностью к пище могут пробиотики.
- Большое количество сырых продуктов. Чтобы понять, связано ли состояние с этим фактом, исключите из рациона на время сырые фрукты и овощи.
- Заболевания поджелудочной железы. Также жидкий стул также может быть признаком неправильной работы поджелудочной железы. В этом случае нужно обязательно обратиться к врачу.
- Недостаток клетчатки. Жидкий стул, похожий на тонкие полоски, указывает на неправильную работу толстой кишки. Чтобы исключить серьезную патологию, нужно добавить в рацион больше зеленых листовых овощей и клетчатки. Если это не помогает, срочно нужен осмотр у проктолога.
4.Лечение желтухи
Терапия при желтухе всегда зависит от первопричины этого состояния. Иногда оно совсем не требует лечения (как, например, желтуха новорожденных, которая проходит в первые недели жизни). При отравлениях проводится очистка организма, и процедуры могут быть не связаны с лечением печени или желчного пузыря. Если устранены причины временного повышения концентрации билирубина в крови, иногда прибегают к лечению ультрафиолетом. Инсоляция интенсивно разрушает билирубин.
Когда выявлено, что желтуха связана с заболеваниями печени и желчевыводящих путей, к медикаментозной терапии всегда добавляется строгая диета, исключающая жирное, копчёное, жареное и грубую клетчатку.
При необходимости боль в области печени снимается обезболивающими средствами.
Если заболевание носит инфекционных характер, больному рекомендуется госпитализация. Также при острых жизнеугрожающих состояниях рекомендовано нахождение в стационаре, где есть условия для экстренной помощи в случае ухудшения. Больные с хроническими заболеваниями печени и желчных протоков также подлежат регулярной плановой госпитализации для обследования и прохождения курса поддерживающей терапии.
Выявленная механическая (обусловленная закупоркой) желтуха обследуется и в ряде случаев лечится оперативным путём.
Диагностика
Лабораторная
- Общий анализ крови с лейкоцитарной формулой подтверждает или опровергает наличие воспалительного процесса в организме, позволяет определить его стадию.
- Биохимический анализ крови с печеночными пробами информативен при проверке печени, желчного пузыря, желчевыводящих путей. Врачи смотрят на фракции билирубина (общий, прямой, непрямой), ферменты АСТ, АЛТ, щелочной фосфатазы, холестерина. Важный показатель острого воспаления ― повышенный C-реактивный белок.
- Анализ кала на гельминтоз нужен для исключения паразитарной природы болей.
- Серологические тесты проводят для выявления антител к вирусным гепатитам. Биоматериал ― венозная кровь.
- Биопсия позволяет узнать природу заболевания. Для обследования врач прокалывает ткани в области органа шприцем-аспиратором и забирает биоматериал, затем его изучает под микроскопом. Биопсию обычно используют, чтобы исключить или подтвердить онкологические процессы.
- Бакпосев желчи выявляет патогенную микрофлору, определяет чувствительность бактерий к определенным антибиотикам.
Аппаратная
- УЗИ. Во время ультразвукового исследования визуализируется структура печени, сосудов, желчного пузыря и желчевыводящих путей. При осмотре врач может обнаружить видимые признаки гепатита, цирроза, желчнокаменной болезни, синдрома Бадда-Киари, опухоли и метастазы. В зависимости от назначения проводится исследование только одного органа или нескольких. УЗИ можно дополнить допплерографией сосудов.
- Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ). С помощью этого метода визуализируются протоки печени, поджелудочной железы, слизистая оболочка двенадцатиперстной кишки, фатеров сосочек и др. Процедура выявляет опухоли и воспаления в этих органах с помощью зонда, который вводится через ротовую полость, пищевод и желудок в двенадцатиперстную кишку, контрастного вещества и рентгенографии. При необходимости врач может вытянуть камень, установить пластиковые стенты, чтобы облегчить отток желчи, взять образцы тканей для последующего микроскопического исследования.
- Дуоденальное зондирование. Дуоденальный зонд забирает несколько порций жидкостей организма для дальнейшего микроскопического исследования. В первой порции ― желчь, кишечный и панкреатический сок из двенадцатиперстной кишки. Во второй ― содержимое желчного пузыря. В третьей ― жидкости внутрипеченочных желчных протоков. Их исследуют на консистенцию, прозрачность, цвет, удельный вес, химический состав и пр. Способ часто используется при подозрении на желчнокаменную болезнь.
- Компьютерная томография брюшной полости. Информативный метод диагностики, при котором врач получает послойные изображения органов, сосудов, мягких тканей и костей. Фотографии получаются четкими, позволяют точно выявить очаги воспаления, опухоли, дистрофические процессы, внутренние травмы во всех областях желудочно-кишечного тракта. Во время обследования врач может использовать контрастное вещество, которое вводят в организм внутривенно, перорально или ректально.
- Сцинтиграфия печени и желчных путей. В ходе исследования применяются радиоактивные изотопы. Вещество вводят внутривенно, дозу подбирают так, чтобы радиация не навредила пациенту. Изотопы подсвечивают воспаленные участки.
- Эластография печени. Это УЗИ со специальным датчиком, который позволяет определить эластичность тканей. Оборудование детально визуализирует печень: врач оценивает размеры, форму, положение, строение органа, структуру паренхимы ― основной функциональной ткани.
Лечение токсического гепатита
В первую очередь лечение токсического гепатита предусматривает максимально полное устранение контакта с отравляющим веществом. Пациентам назначается строгий постельный режим. При проникновении токсинов через пищеварительный тракт перед началом медикаментозной терапии проводится промывание желудка. Далее, чтобы вывести яд из организма, больным токсическим гепатитом может быть показан прием адсорбентов, капельная инфузия растворов электролитов, а при тяжелых поражениях печени – очищение крови (плазмаферез или гемосорбция).
Для активизации процесса выведения токсических веществ в ходе лечения гепатита могут применяться желчегонные препараты, при отравлении грибами – антидоты. В целях поддержания работы печени проводится витаминотерапия с использованием витаминов группы В и аскорбиновой кислоты.
Отравления кислотами и щелочами
К кислотам относят: азотную, соляную, серную кислоту, уксусную, щавелевую кислоту. Щелочи: каустическая сода, каустик, едкая сода, негашеная известь (окись кальция), аммиак, нашатырный спирт. Кроме кислот и щелочей подобное прижигающее действие имеют еще йод, ацетон, бром, фенолы, сулема, формалин перманганат калия. Эти средства вызывают ожоги и сильную боль. При попадании внутрь вызывается отек гортань, сильная рвота с примесью крови, кишечное кровотечение. Моча пострадавшего стает бурой или красной. Возможен отек легких, сильная тахикардия.
Признаками отравления являются: сильные боли во рту, глотке, желудке и кишечнике, тошнота, рвота, головокружение, общая слабость (вплоть до обморочного состояния).
Начните оказание помощи с вызова бригады скорой помощи.
При отравлении кислотой необходимо: давать пострадавшему внутрь через каждые 5 минут по столовой ложке раствора соды (2 чайные ложки чайной соды на стакан воды) или 10 капель нашатырного спирта, разведенного в воде;
дать пить пострадавшему молоко, при нарушении дыхания делать искусственное дыхание; доставить пострадавшего в медпункт.
При отравлении крепкой едкой щелочью пострадавшему необходимо: понемногу давать пить холодную воду, подкисленную уксусной или лимонной кислотой (2 столовые ложки 3% раствора уксуса на стакан воды); дать внутрь растительное масло — 2 ст. ложки; приложить горчичник к подложечной области.
· Во избежание повторного ожога кислотой или щелочью слизистых оболочек рта и пищевода дайте пострадавшему выпить два-три стакана воды, не больше!
· Кислоту и щелочь, попавшие на слизистые оболочки глаз или губ, смойте обильной струей воды из-под крана или из чайника (1-2 л).
Нельзя вызывать рвоту.
При подозрении на прободение пищевода или желудка (сильная боль в животе) не давайте ничего внутрь!
Первая помощь при отравлении газами
Угарный, светильный газ (окись углерода).
Отравление возможно на производстве, где угарный газ используется для синтеза ряда органических веществ (ацетон, метиловый спирт, фенол и т.д.), в гаражах при плохой вентиляции, в непроветриваемых вновь окрашенных помещениях, а также в домашних условиях при утечке светильного газа и в помещениях с печным отоплением (дома, бани).
Симптомы: потеря сознания, судороги, зрачки расширяются, резкий цианоз (посинение) слизистых оболочек и кожи лица.
Смерть обычно наступает на месте происшествия в результате остановки дыхания и падения сердечной деятельности. В дальнейшем развиваются сонливость, возможен двигательный паралич при сохраненном сознании, затем потеря сознания и коматозное состояние с выраженными клонико-тоническими судорогами, непроизвольным отхождением мочи и кала.
При отравлении газами (ацетилен, угарный газ, пары бензина и т.п.)
При меньшей концентрации окиси углерода пострадавшие ощущают: головную боль, «стук в висках», «звон в ушах», общую слабость, головокружение, сонливость; в тяжелых случаях может быть возбужденное состояние, нарушение дыхания, расширение зрачков.
Действия оказывающего помощь:
Начните оказание помощи с вызова бригады скорой помощи.
•вывести или вынести пострадавшего из загазованной зоны;
•расстегнуть одежду и обеспечить приток свежего воздуха;
•уложить пострадавшего, приподняв ноги (при отравлении угарным газом — строго горизонтально);
•укрыть пострадавшего одеялом, одеждой и т.п.;
•поднести к носу пострадавшего ватку, смоченную раствором нашатырного спирта;
•дать выпить большое количество жидкости;
•при остановке дыхания приступить к искусственному дыханию.
Отравление парами бензина, керосина
– пострадавшего выносят на свежий воздух (после этого симптомы быстро ослабевают). Полезно промывание желудка марганцовкой, прием солевого слабительного. Эффективно подержать под языком кубик льда.
При отравлении скипидаром промывают желудок активированным углем с водой. Затем пострадавшему дают кисель или молоко. Боль в животе снимает сосание кубиков льда.
Если произошло отравление ацетоном, проводят промывание желудка активированным углем с водой и солевым раствором.
Диета при синдроме раздраженного кишечника
Специальной диеты для СРК не существует, так как пациенты реагируют на разные продукты индивидуально. На симптомы этого состояния очень влияет частота и качество питания. В целом считается полезным увеличить количество клетчатки, пить много воды, избегать газировки и есть меньше пищи. Диету должен подбирать врач.
Для профилактики обострений полезны:
- клетчатка и содержащие ее добавки к пище;
- чистая питьевая вода;
- нежирная пища;
- продукты питания с высоким содержанием углеводов – макароны из цельной пшеницы, коричневый рис и цельнозерновой хлеб;
- пробиотики, содержащие Lactobacillus acidophilus и Bifidobacterium, и пребиотики.
Пробиотики и пребиотики
Диета с повышенным содержанием клетчатки помогает снять запор при СРК, но также может ухудшить некоторые симптомы, например, усилить вздутие и газообразование. Рекомендуемое ежедневное потребление клетчатки составляет 20-35 г в день. Норму можно превышать, но постепенно увеличивая количество в рационе.
Продукты, которых следует избегать или ограничивать при СРК:
- Молочные продукты, включая молоко и сыр. Симптомы непереносимости лактозы могут быть аналогичны симптомам СРК;
- Некоторые овощи, которые усиливают газообразование, например, цветная капуста, брокколи, белокочанная капуста, брюссельская капуста и бобовые, например, бобы, фасоль;
- Жирная или жареная пища;
- Алкоголь, кофеин и сода;
- Продукты с высоким содержанием сахаров, подсластители, жевательная резинка;
- Орехи.
У многих пациентов позволяет уменьшить проявления синдрома РК режим питания с низким уровнем вызывающих брожение веществ (FODMAP). FODMAP относится к группе углеводов с короткой цепью (сбраживаемых олиго-, ди-, моносахаридов и полиолов), трудно всасывающихся в тонком кишечнике и быстро ферментирующихся бактериями. Эти бактерии производят газ, способствующий развитию симптомов при СРК.
Если диетические изменения и изменения образа жизни не позволяют устранить или уменьшить симптомы и признаки, врач подберет медикаментозную терапию.
Что такое желчь
Желчь – это жидкость горького вкуса, в зависимости от места нахождения в организме может быть разных оттенков желтого цвета. Она постоянно вырабатывается клетками печени. В организме есть место, где эта жидкость накапливается.
Для хранения запасов желчи у человека есть желчный пузырь
В древности врачи роль желчи в организме человека ставили на один уровень с важностью крови. Лекари утверждали, что существует связь желчи с характером, темпераментом
Позднее ученые опровергли эту связь, но до сих пор человека с плохим характером, называют желчным.
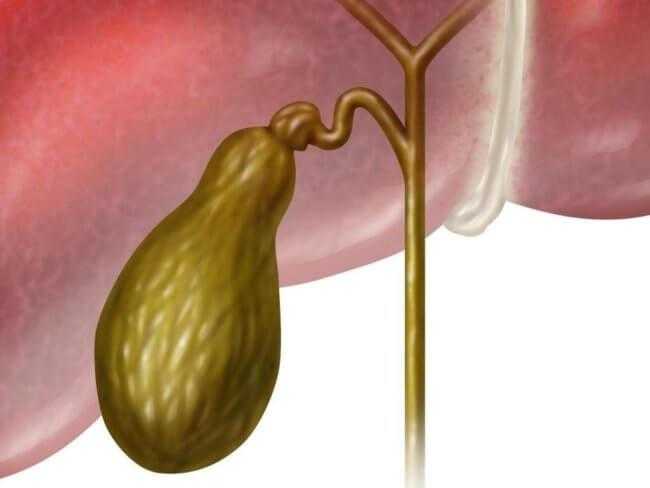
Хранилище запасов желчи имеет объем от 30-50 мл. В среднем в течение суток у человека содержится от 0,5 л до 1,5 л.
Состав желчи
|
название |
печеночная |
пузырная |
|
вода |
97,5% |
86% |
|
холестерин |
0,15% |
0,6% |
|
слизь |
нет |
большое количество |
|
желчные пигменты |
0,5% |
4,1% |
|
желчные кислоты |
0,6% |
7% |
|
сухой остаток |
2,5% |
14% |
При выработке жидкости в печени, она золотисто-желтая. При изменении состава в желчном пузыре она превращается в темно-коричневую. В хранилище желчи уменьшается количество воды, поэтому все вещества находятся там, в более концентрированном состоянии. Кроме этого стенки органа выделяют большое количество слизи. Это главные отличия жидкости пузырной и печеночной.

Познавательные факты о метеоризме
- Если разложить составляющие газа «по полочкам», то в нем окажется 59% азота, 21% водорода, 9% углекислого газа, 7% метана и 4% кислорода. Лишь 1% пука содержит сероводорода и меркаптана (газа, содержащего серу), это-то и заставляет нас зажимать нос, если кто-то пукает.
- Пук издает звук когда выходит наружу, из-за колебаний в прямой кишке. Громкость может изменяться в зависимости от того, какое давление создает газ, а также герметичности мышц сфинктера.
- Чем больше серы мы потребляем, тем более неприятным можно сделать запах при метеоризме. Некоторые продукты содержат больше серы, чем другие, поэтому поев блюда с фасолью, капустой, сыром, содой, и яйцами, будьте готовы проветривать помещение.
- Женщины пукают не реже мужчин. Согласно результатам нескольких исследований, при употреблении одинаковой пищи женщина, как правило, «выпускает» еще более концентрированный газ, чем мужчина.
- Если человек будет непрерывно пукать 6 лет и 9 месяцев, можно произвести газ с энергией, эквивалентной энергии атомной бомбы.
- Хотя пук выходит с разной скоростью, он обычно не пахнет около 10-15 секунд. Это потому, что запаху требуется время, чтобы достичь ноздрей.
- У врачей нет единого мнения на тему о том, пукать полезно или нет. Некоторые считают, что газы являются естественной составляющей пищеварительной системы, так что сдерживание их не вредно для организма. Другие считают, что из-за сдерживания газов можно «заработать» вздутие живота и другие неприятные симптомы. А в худшем случае это может привести к геморрою или растяжению кишечника.
- В то время как большинство европейцев стараются не пукать в приличном обществе, есть некоторые культуры, которые не только не возражают против такого действия, но и одобряют его. Индейское племя в Южной Америке пукает в качестве приветствия, а в Китае можно совершенно спокойно пукать, рыгать и производить другие звуки во время еды.
- Метан и водород делают газ легко воспламеняемым. Вот почему некоторые люди думают, что будет очень весело пукнуть и поджечь газ зажигалкой. На самом деле делать так вредно. Можно легко вызвать ожог. В редких случаях, наращивание горючих газов в кишечнике приводило к взрыву во время операций.
- Термиты пукают чаще любого животного. Метан является частью их пищеварительного процесса.
- До трех часов после остановки сердца газы выходят из обоих концов желудочно-кишечного тракта, в результате чего возникает отрыжка или метеоризм. Это явление связано со сжатием и расширением мышц, прежде чем наступит трупное окоченение.
Признаки отравления средствами бытовой химии
- тошнота;
- рвота;
- головная боль, чувство сдавливания головы;
- головокружение;
- нарушения зрения, слезотечение;
- нарушения сознания;
- одышка, кашель;
- нарушения сердечного ритма;
- пена изо рта, обильное слюновыделение;
- психическое возбуждение;
- судороги.
Причины отравления бытовой химией
В препаратах бытовой химии содержится много вредных веществ. Например, при использовании чистящих средств для туалета образуются вредные щелочные газы (аммиак), вызывающие сильное раздражение и тошноту. Кроме того, у чувствительных людей аммиак может вызвать и крапивницу. Поэтому эти средства следует применять только в хорошо проветриваемых помещениях. При неправильном использовании препаратов бытовой химии, содержащих соединения хлора, выделяется хлорный газ. При сильном повышении концентрации хлора в воздухе, вдыхаемом человеком, возможна остановка кровообращения и дыхания. Слишком большая концентрация вредных веществ (например, содержащихся в некоторых пятновыводителях или средствах для чистки ковров) в непроветриваемом помещении может вызвать покраснение кожи, тошноту и головокружение.
Из-за обильного слюноотделения и дисфункции надгортанника, химическое вещество может попасть в дыхательные пути и вызвать рефлекторную остановку дыхания (либо вызвать воспаление и отек легких, что приводит к удушению). Всасываясь в кровь (в желудке) химикат может разрушить эритроциты – красные кровяные тельца и нарушить перенос кислорода кровью, что приводит к гипоксии мозга и остановке сердца. Через некоторое время может развиваться острая почечная недостаточность. При контакте химиката с кожей могут возникнуть ожоги, некротические язвы, аллергические кожные реакции. После проглатывания химического вещества у человека возникает сильная боль во рту, верхней части живота, боль при глотании, болезненный кашель, тошнота, рвота (иногда с кровью), потеря сознания. Изо рта пострадавшего может пахнуть химическим веществом. Могут образоваться ожоги пищеварительных путей, паралич гладкой мускулатуры, атония кишечника.
Как выглядит здоровый язык
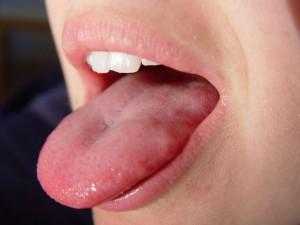
Язык бледно-розового цвета — абсолютно здоровый.
Диагностика по внешнему виду языка была освоена еще древними целителями, которые считали, что болезнь не может считаться вылеченной, пока язык больного не обрел прежний внешний вид. Язык абсолютно здорового человека имеет следующие признаки:
- Бледно-розовый цвет;
- Небольшие вкусовые сосочки без ярко выраженных особенностей;
- Отсутствие запаха изо рта;
- Быть умеренно влажным;
- Допускается присутствие небольшого количества полупрозрачного ярко-розового налета;
- Неприятный запах отсутствует.
При отклонении от этих признаков нужно получить консультацию врача-терапевта или гастроэнтеролога, пройти назначенное им обследование.
Дополнительные препараты, используемые в комплексной терапии
- Трициклические антидепрессанты, нейролептики в низких дозах. Антидепрессанты СИОЗ – флуоксетин (Прозак), циталопрам, эсциталопрам (Ципралекс), сертралин (Золофт), пароксетин (Паксил). Эффективность этих препаратов для терапии синдрома подтверждена, дозировки и схемы приема разрабатываются индивидуально.
- Антибиотики могут использоваться при подозрении на избыточный бактериальный рост в тонком кишечнике (SIBO).
- Спазмолитики – дротаверин (Но-шпа), гиосцина бутилбромид (Бускопан). Уменьшают боли и спазмы.
- Противорвотные средства – метоклопрамид (Церукал) снимает тошноту.
































